¿La vacuna de la varicela y viruela evita que te contagies de viruela del mono?
La vacuna contra la varicela no protege contra la viruela del mono, ya que ambos son virus diferentes.
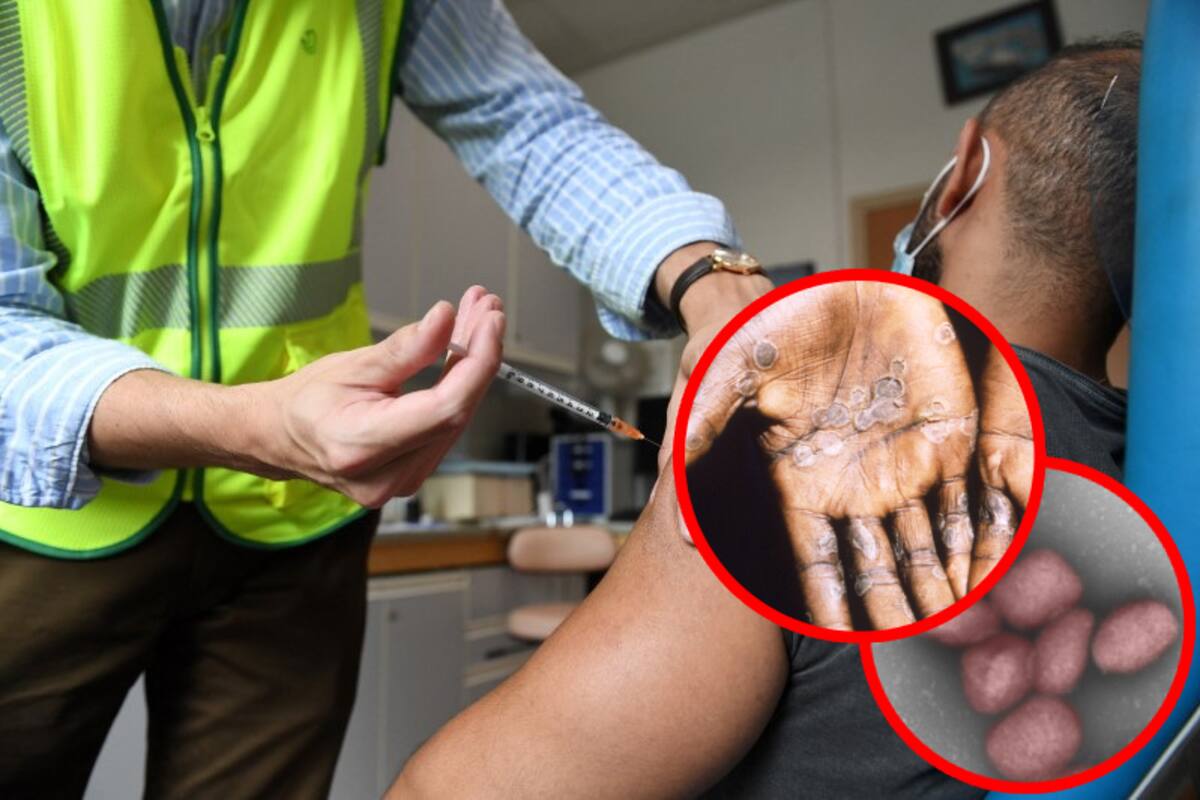
Se ha generado confusión sobre la relación entre la vacuna contra la varicela y la protección contra la viruela del mono. Para aclarar este tema, es importante desglosar la información disponible y entender las diferencias entre estas vacunas y las enfermedades que previenen.
Vacuna contra la viruela del mono
En Estados Unidos, existe una vacuna específica contra la viruela del mono, pero está recomendada exclusivamente para personal de salud y personas con VIH, no para la población general. Alejandro González Mares, médico infectólogo en Sonora, enfatizó que no hay razón para alarmarse ni buscar esta inmunización de manera generalizada. La viruela del mono no presenta la alta transmisibilidad del Covid-19, requiriendo contacto directo para su contagio. Por lo tanto, no representa un riesgo global grande en comparación con otros brotes.
La vacuna contra la viruela
La vacuna contra la viruela, que se administraba en México antes de 1951, sí podría ofrecer cierta protección contra la viruela del mono. Sin embargo, la vacuna contra la viruela fue erradicada del uso común a nivel mundial debido a la erradicación de la enfermedad desde la década de 1970. En México, la viruela fue declarada erradicada en 1972, y a nivel global, la erradicación se confirmó en 1979. Esto significa que la población que podría haber recibido esta vacuna ya es mayor de 90 años, siendo un grupo reducido.
Diferencias entre varicela y viruela
Es importante aclarar que la vacuna contra la viruela y la vacuna contra la varicela son diferentes. La vacuna de la varicela, aún disponible en el sector salud, no ofrece protección contra la viruela del mono. La varicela y la viruela son causadas por virus distintos.
La vacuna contra la varicela no tiene efecto en la protección contra la viruela del mono. La vacuna contra la viruela ya no se aplica debido a la erradicación de la enfermedad. La vacuna contra la viruela del mono, disponible en Estados Unidos, está destinada a un grupo específico de riesgo y no es necesaria para la población general.
Brote de mpox en África: ¿Podría convertirse en la próxima pandemia global?
El brote de mpox en África representa un claro ejemplo de cómo las enfermedades infecciosas, percibidas como problemas de “otros”, que afectan principalmente a países pobres en desarrollo, pueden de repente convertirse en amenazas globales inesperadas. Ejemplos similares de enfermedades desatendidas incluyen los virus del Nilo Occidental, Zika y Chikungunya.
El mpox fue descubierto en 1958 en monos cautivos (de ahí su nombre original “viruela del mono”) y el primer caso humano se identificó en 1970. Durante décadas, el mpox fue en gran medida descuidado por las comunidades científicas y de salud pública, considerado una infección poco común en áreas rurales remotas de África tropical sin relevancia para el resto del mundo.
Sin embargo, cuando un brote masivo de mpox afectó a los países desarrollados en 2022, el aumento de la financiación para la investigación condujo a un incremento en los estudios científicos. Desde abril de 2022, se ha producido más investigación en un motor de búsqueda médica que en los 60 años anteriores.
El brote global de mpox de 2022-2023 ocurrió a pesar de las repetidas solicitudes de investigadores africanos para un mayor inversión global en herramientas de diagnóstico, terapéuticas y de prevención de infecciones para el mpox. La Organización Mundial de la Salud (OMS) ha declarado el actual aumento de mpox en el centro de África como una emergencia de salud pública de importancia internacional, el nivel de alerta más alto para eventos que constituyen un riesgo para otros países y que requiere una respuesta internacional coordinada.
La historia reciente del mpox
El virus del mpox, que por ahora mantiene el nombre de “viruela del mono” (MPXV), está estrechamente relacionado con el virus de la viruela. Se consideraba una enfermedad zoonótica endémica en partes de África Central y Occidental, adquirida principalmente a través del contacto cercano con mamíferos salvajes, especialmente al manejar carne de caza, pero no había una transmisión sostenida de humano a humano. Solo ocasionalmente se veían casos fuera de las áreas endémicas, debido a viajeros infectados o importación de pequeños mamíferos infectados.
Este patrón cambió abruptamente en 2022, cuando un brote global masivo causó más de 99,000 casos confirmados en 116 países. En su punto máximo en agosto de 2022, se informaron más de 6,000 casos cada semana. La mayoría de los casos fueron reportados en países no endémicos, principalmente en hombres que tienen sexo con hombres que se infectaron durante encuentros sexuales recientes.
Aunque la mayoría de los casos no fueron clínicamente graves y el número de muertes fue de poco más de 200, el brote global fue declarado una emergencia de salud pública de interés internacional por la OMS el 23 de julio de 2022. Afortunadamente, los números de casos disminuyeron rápidamente debido a una combinación de cambios en el comportamiento y la vacunación en grupos de riesgo. Las vacunas modernas y los medicamentos antivirales contra el mpox se hicieron disponibles en muchos países afectados de altos ingresos, desarrolladas y almacenadas en EU y Europa, principalmente en preparación para un posible ataque biológico con un virus de la viruela.
El brote global de 2022 fue causado por el clado II de MPXV, endémico en África Occidental y menos virulento que el clado I MPXV, que hasta ahora solo se ha visto en la Cuenca del Congo. La primera emergencia de salud pública de interés internacional de mpox se declaró concluida en mayo de 2023. Las infecciones por clado II de MPXV siguen ocurriendo globalmente, pero lo peor parece haber pasado, por ahora, dice el medio The Conversation.
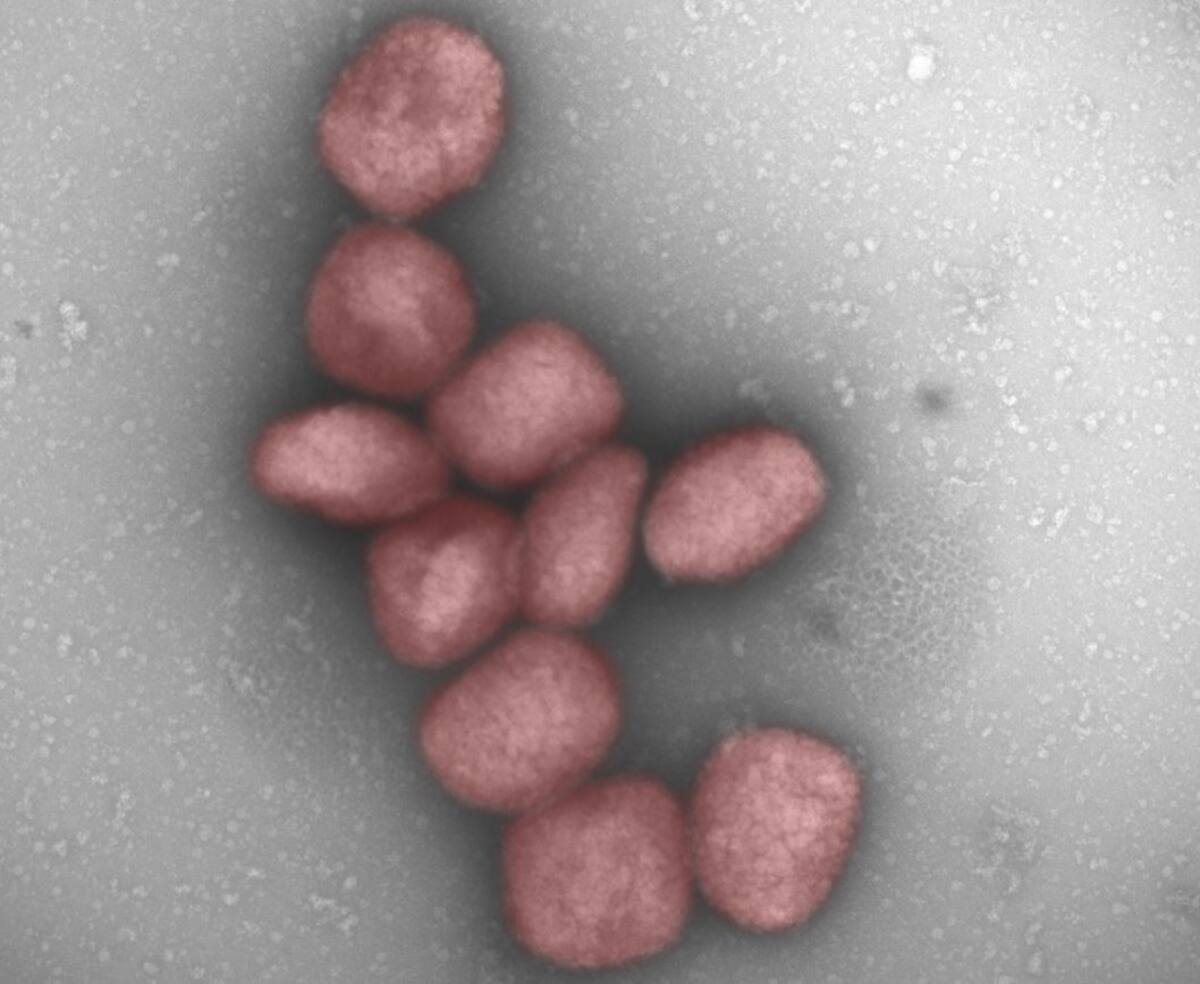
Resurgimiento en África
La región africana está experimentando un aumento en los casos de mpox que comenzó en 2023. África presenta un mosaico complejo:
- Casos provenientes del patrón endémico, en gran parte zoonótico, que solía ser predominante en el pasado.
- Casos vinculados al brote global de 2022, como en Sudáfrica.
- Casos cada vez más preocupantes de infecciones por MPXV clade Ib reportadas desde la República Democrática del Congo (RDC).
El clado I MPXV (anteriormente llamado cepa de la Cuenca del Congo) es más virulento que el clado II, resultando en una mayor tasa de mortalidad. El brote en curso tiene su epicentro en la provincia de Kivu del Sur, en el este de la RDC, y tiene el potencial de alimentar una gran pandemia. Presenta un patrón epidemiológico distinto con cadenas sostenidas de transmisión de humano a humano, a menudo a través de la ruta sexual, y puede tener una mayor transmisibilidad, aunque aún no se sabe con certeza.
El virus que causa este brote es la nueva línea clade Ib, que muestra mutaciones características de la transmisión de humano a humano que se estima ha estado ocurriendo desde septiembre de 2023. Los números de casos están aumentando rápidamente, a pesar de que muchos casos sospechosos probablemente no se han probado y, por lo tanto, no se han contado como confirmados. Además, una prueba comúnmente utilizada ha mostrado deficiencias al detectar infecciones con esta línea del virus. La tasa de mortalidad es más alta que en el brote global de 2022.
Este brote ya ha resultado en casos de mpox en varios países vecinos, incluyendo algunos como Kenia, sin antecedentes previos de mpox. La RDC enfrenta desafíos enormes, incluyendo desastres naturales, violencia y enfermedades infecciosas como el sarampión, cólera y poliomielitis. En los últimos años, la segunda mayor epidemia de ébola tuvo lugar en la región, y a pesar de la disponibilidad de vacunas y tratamientos, presentó desafíos considerables.
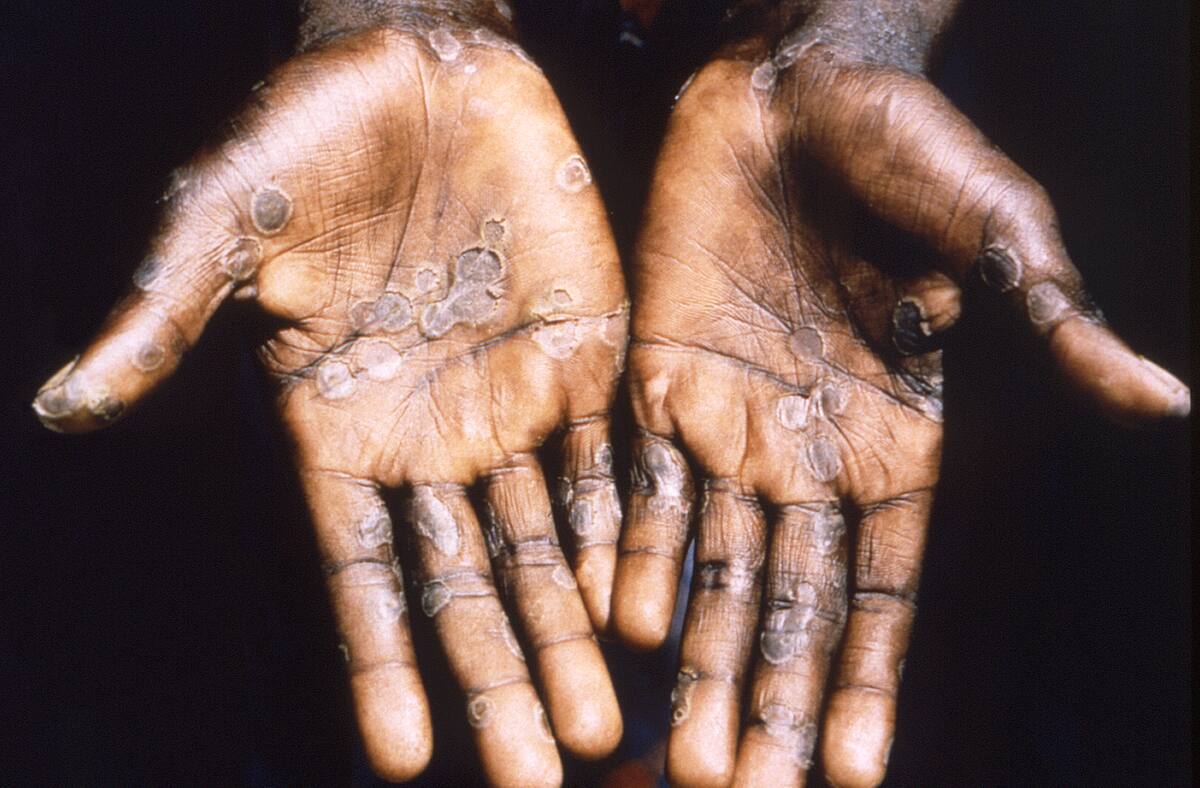
Qué se debe hacer
Expertos detallan que lo que se necesita hacer para contener este brote y evitar que se convierta en una epidemia o incluso en una pandemia. La equidad en el acceso a pruebas de diagnóstico, vacunas y tratamientos antivirales requiere un compromiso político e inversiones financieras. También son necesarias investigaciones científicas para aprender más sobre los entornos de exposición, las rutas de transmisión y las presentaciones clínicas.
Es importante encontrar las mejores maneras de implementar estas intervenciones. Se ha propuesto el establecimiento de un Consorcio de Investigación sobre Mpox liderado por África (MpoxReC), que debe realizar investigaciones orientadas a la eliminación del mpox como problema de salud pública.
Sigue nuestro canal de WhatsApp
Recibe las noticias más importantes del día. Da click aquí


 Grupo Healy © Copyright Impresora y Editorial S.A. de C.V. Todos los derechos reservados
Grupo Healy © Copyright Impresora y Editorial S.A. de C.V. Todos los derechos reservados